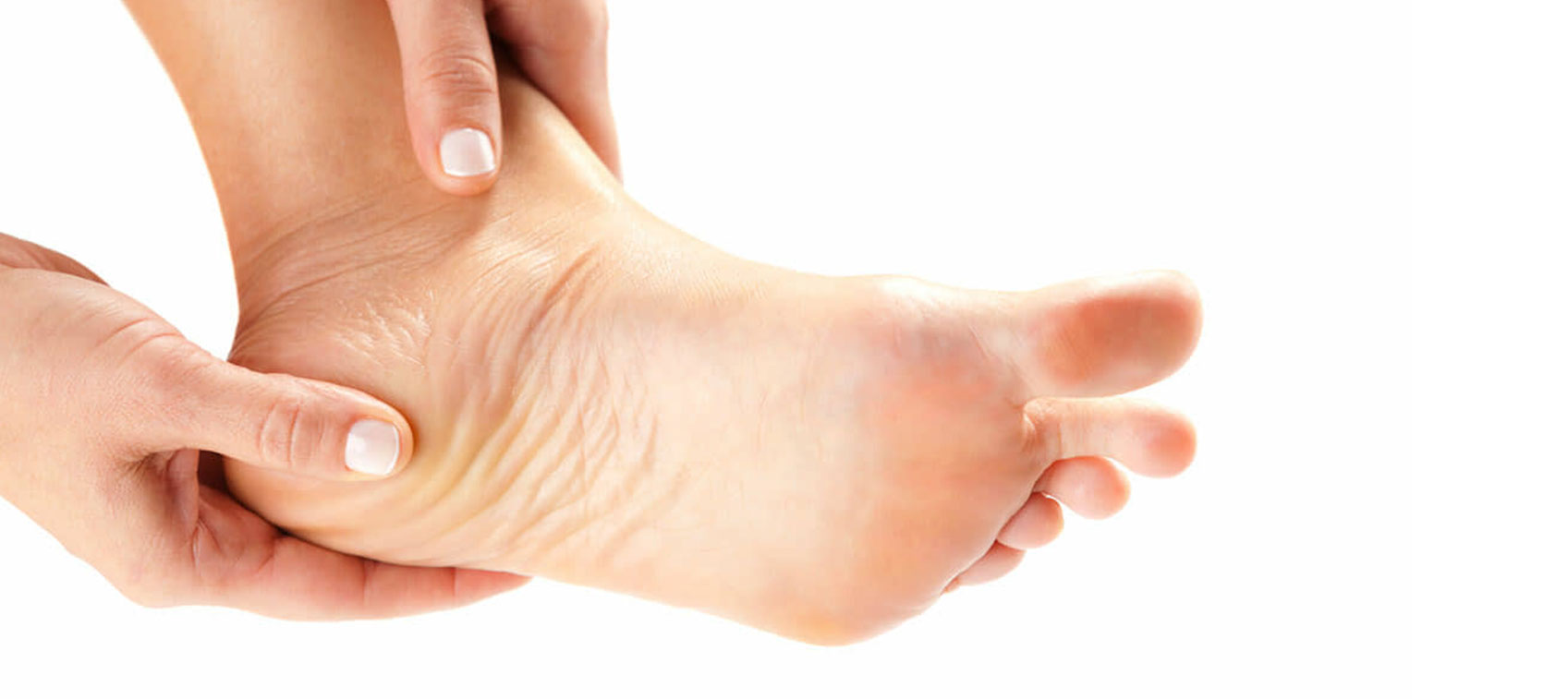
O esporão de calcâneo tem como principal característica o crescimento anormal de uma parte do osso do calcanhar, com muita dor e incômodo ao pisar e caminhar. A obesidade, a má postura e o uso de calçados inadequados são suas principais causas.
O pé é a base do corpo humano, que suporta todo o peso e realiza os movimentos básicos como andar. Com a gordura localizada no calcanhar, a carga é amortizada para diminuir o desgaste dos ossos, músculos e tendão. E é essa sobrecarga uma das principais causas do esporão de calcâneo.
Sintomas e causas do esporão de calcâneo
O esporão de calcâneo é uma espícula óssea que cresce no osso do calcanhar, chamado de calcâneo. A tração exagerada da fáscia no calcâneo deposita resíduos de cálcio na região, formando a espícula, que é o esporão.
Muitas pessoas possuem o esporão, mas nem sempre sentem os sintomas e nem mesmo a dor. Algumas dores podem ser oriundas de outras doenças, que podem ser vasculares, reumáticas ou inflamatórias.
Há algumas causas para o surgimento do esporão de calcâneo, sendo a principal delas a ocasião em que o tendão fica sobrecarregado, com uma carga e peso maiores do que o normal. A obesidade aumenta muito o risco de inflamação no tendão.
Quando há um aumento da intensidade de treinamentos esportivos e físicos com valorização de alto impacto, há uma forte tendência de que o problema surja. O uso de calçados inadequados também é um fator de risco, seja para prática de atividade física ou mesmo para o uso diário, como saltos muito altos ou muito apertados.
Há um perfil de pés, como os muito planos, que propicia o surgimento do esporão calcâneo. Eles não conseguem amortecer o impacto adequadamente, provocando atrito na região. A idade também é fator de risco, pelo desgaste natural da região do calcanhar.
A dor é localizada na sola do pé e no calcanhar. Pode surgir no começo da manhã, quando o pé sai da inércia e recebe o peso corporal, ou no fim de uma atividade física. O alongamento da panturrilha também pode ser bastante dolorido.
Tratamento e prevenção
Diminuir o peso corporal e a sobrecarga de exercícios físicos são fatores importantes para a prevenção. Quem tem tendência ao problema, pode realizar sessões de fisioterapia preventiva, que ajudará muito na redução dos sintomas e no controle do desenvolvimento da doença. O uso de palmilhas, para quem tem pés “chatos,” ajuda a amortecer corretamente o peso e a evitar o problema.
Quando o calcanhar está inflamado, a aplicação de gelo no local é a primeira medida para melhorar a dor, mas em geral não é a solução definitiva. A realização de fisioterapia é muito eficiente, assim como alongamentos, uso dec remédios anti-inflamatórios, massagens e acupuntura.
A cirurgia é indicada para casos mais graves, para remover o esporão, aliviando totalmente a dor. Porém, pode trazer formigamentos no calcanhar. Após ser realizada, é preciso repouso adequado, onde os pés devem ser mantidos mais elevados para não inchar e, assim, promover uma cicatrização mais rápida.
Quer saber mais? Estou à disposição para solucionar qualquer dúvida que você possa ter, e ficarei muito feliz em responder aos seus comentários sobre este assunto. Leia outros artigos e conheça mais do meu trabalho como ortopedista em São Luís.